- Record: found
- Abstract: found
- Article: found
Información para Pacientes con Enfermedades Vasculares: Una guía para pacientes recién diagnosticados con trombosis venosa profunda y/o tromboembolismo pulmonar
other
Read this article at
There is no author summary for this article yet. Authors can add summaries to their articles on ScienceOpen to make them more accessible to a non-specialist audience.
Abstract
¿Qué es un tromboembolismo venoso (TEV)?
El término “tromboembolismo venoso” (TEV) se refiere a cuando un coágulo de sangre
ocurre en las venas profundas o en el pulmón. La trombosis venosa profunda (TVP) ocurre
cuando un coágulo de sangre se forma dentro de una vena profunda comúnmente en las
piernas, aunque puede ocurrir en otras partes del cuerpo. Una posible complicación
de la TVP es el tromboembolismo pulmonar (TEP), que ocurre cuando un parte del coágulo
se desprende y viaja a través de los vasos sanguíneos hasta llegar a los pulmones.
Aunque un TEP se puede tratar, también puede tener consecuencias graves para la salud,
incluyendo la muerte. La TVP y el TEP generalmente se tratan con anticoagulantes.
La Tabla 1 explica los términos y abreviaturas comunes.
Tabla 1.
Diccionario de términos relevantes.
Abreviatura
Término
Definición
TVP
Trombosis venosa profunda
Un coágulo en una vena profunda que ocurre con más frecuencia en las piernas
TEP
Tromboembolismo pulmonar
Un coágulo que ha pasado a los pulmones
TEV
Tromboembolismo venoso
TVP o TEP
HPTEC
Hipertensión PulmonarTromboembólica Crónica
Presión alta en los vasos sanguíneos de los pulmones y estrés del corazón causado
por un coágulo
–
Síndrome Postrombótico
Un término que describe los síntomas en la pierna que ocurre a largo plazo después
de TVP.
DOAC
Anticoagulantes orales de acción directa, también conocidos como DOACs por su sigla
en ingles
Un tipo de anticoagulante
–
Anticoagulante
Medicamentos que detienen la formación de nuevos coágulos
–
Trombofilia
Trastornos que aumenta el riesgo de formar coágulos
El guion (-) indica que no aplica.
¿Por qué se forman los coágulos de sangre? ¿De dónde provienen?
Los coágulos de sangre ocurren por varias razones, pero por lo general se desarrollan
debido a los factores de riesgo mencionados en la Figura 1. Comúnmente, más de un
factor de riesgo contribuye a la formación de un coágulo. En ocasiones, los coágulos
también pueden ocurrir sin que se identifique una causa. A estos se les conoce como
“coágulos no provocados” (es decir idiopáticos o inexplicables).
Figura 1.
Resumen de los factores de riesgo para coágulos de sangre (trombosis venosa profunda
o tromboembolismo pulmonar).
Los coágulos se pueden formar en las venas profundas, que se encuentran más dentro
del cuerpo en los músculos y cerca de los huesos, y/o en las venas superficiales situadas
justo debajo de la piel. Los coágulos que ocurren en estas venas superficiales se
conocen como trombosis venosa superficial. Así como las venas pueden estar superficial
o profunda con respecto a la piel, también pueden estar cerca al corazón o más lejos
y se conocen como venas proximales y venas distales. La Figura 2 demuestra algunas
de las venas superficiales y profundas en los brazos y las piernas donde se pueden
formar los coágulos. La ubicación del coágulo es un factor importante en la evaluación
del riesgo de complicaciones y en la decisión de la duración del tratamiento con anticoagulantes.
Figura 2.
Las venas superficiales y profundas de la pierna y el brazo. Un proveedor de servicios
médicos puede marcar la ubicación del coágulo para demostrar al paciente la(s) vena(s)
afectada(s).
¿Qué se puede esperar después de ser diagnosticado con TVP o TEP?
Los próximos pasos luego del diagnóstico de TVP y/o TEP dependen del historial médico,
la edad del paciente y las circunstancias del caso. Las pruebas de sangre que identifican
anemia y evalúan la función de los riñones, ayudan a elegir un anticoagulante adecuado
y a identificar riesgos asociados. La elección del anticoagulante correcto depende
de varios factores. Los anticoagulantes incluyen pastillas o píldoras que se toman
por boca, así como anticoagulantes inyectables. Dos tipos de anticoagulantes que se
utilizan frecuentemente son la warfarina y los anticoagulantes orales de acción directa
(DOACs, por sus siglas en inglés: direct oral anticoagulants). Para más información,
consulte la hoja informativa acerca de los DOACs.
1
Otros elementos que se deben considerar antes del tratamiento incluyen la función
renal, el riesgo de sangrar del paciente y el costo. En la Figura 3 se comparan los
anticoagulantes disponibles en píldoras o pastillas (Warfarina y DOACs). Además, es
recomendado realizarse las pruebas de rutina para la detección de cáncer indicadas
para la edad, es decir, mamografía o colonoscopía. La decisión de llevar a cabo pruebas
para detectar trombofilia
2
–el término utilizado para describir trastornos de la coagulación de la sangre que
aumentan el riesgo de formar coágulos– depende de varios factores incluyendo la preferencia
del paciente, el impacto en el plan de tratamiento y el costo. Dependiendo de los
resultados, en ocasiones se considera realizarles pruebas similares a los familiares
del paciente para detectar trastornos de coagulación que puedan ser hereditarios (genéticos).
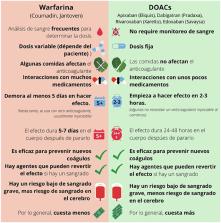
Figura 3.
Las semejanzas y las diferencias entre dos tipos de anticoagulantes que se recetan
a menudo: warfarina y los anticoagulantes orales de acción directa (DOACs).
¿Qué especialista maneja a un paciente con coágulos de sangre?
El tipo de especialista indicado depende del paciente y las circunstancias que rodean
al coágulo. Un médico de atención primaria puede ayudar a decidir qué especialista
es el adecuado, incluyendo un especialista de medicina vascular y/o un hematólogo
(especialista en problemas de la sangre). Los pacientes con síntomas severos pueden
ser referidos a especialistas vasculares intervencionistas, incluyendo cardiólogos
intervencionistas, radiólogos intervencionistas y cirujanos vasculares. Puede que
se recomiende una evaluación en una clínica vascular o de trombosis, de tener una
accesible. En el caso de uso de Warfarina, puede ser útil tener seguimiento en una
clínica especializada en anticoagulación.
¿Cómo se trata la TVP y el TEP?
Por lo general, la TVP y el TEP se tratan con anticoagulantes. Estos medicamentos
aumentan el tiempo que toma la sangre en formar un coágulo. Además, previenen el crecimiento
de coágulos existentes y la formación de coágulos nuevos. El tratamiento con anticoagulantes
permite que el cuerpo disuelva el coágulo, previene eventos nuevos y evita que el
coágulo existente empeore.
La duración del tratamiento con anticoagulantes depende de varios factores. El primero
es la ubicación del coágulo. Es posible que un coágulo en las venas superficiales
(bajo la piel) o distales (en las venas más alejadas del corazón) no requiera un anticoagulante,
o lo requiera solo durante unas semanas. Un coágulo proximal (en las venas más grandes)
o un TEP requiere al menos tres meses de tratamiento.
Luego de los primeros tres meses, la decisión de si el paciente tiene que seguir tomando
anticoagulantes depende de los factores que contribuyeron a la formación del coágulo
3
(Figura 4). Los coágulos que se forman debido a factores de riesgo presentes por corto
tiempo (los coágulos provocados) pueden ser tratados por un periodo de tiempo corto,
usualmente de 3 a 6 meses.
Figura 4.
Triángulo de recurrencia: El triángulo de recurrencia es una herramienta que ayuda
a determinar la duración del tratamiento con un anticoagulante. El triángulo considera
por qué desarrolló la tromboembolia venosa (TEV) y el sexo del paciente. La parte
verde superior indica un riesgo bajo de desarrollar otro coágulo si se descontinúa
el anticoagulante. Para los pacientes que están en esta parte del triángulo, se recomienda
tratamiento a corto plazo (3-6 meses). Si un paciente está en la zona roja del triángulo,
el riesgo de tener otra trombosis si deja de tomar el anticoagulante es alto y por
eso se recomienda tratamiento a largo plazo. También puede usar pruebas de sangre,
incluyendo un dímero-D o pruebas para un trastorno de coagulación (trombofilia) para
ayudar a determinar si debe continuar o detener el anticoagulante, particularmente
para los pacientes con un riesgo intermedio de recurrencia (un nuevo coagulo). Al
lado derecho, se considera la preferencia del paciente para continuar o dejar el anticoagulante.
Los coágulos que se aparecen sin una razón clara (no provocados) o por factores de
riesgo que permanecen por tiempo prolongado (por ejemplo, el cáncer, la inmovilidad
crónica, o un trastorno severo de la coagulación) pueden necesitar tratamiento a largo
plazo para prevenir una nueva trombosis o recurrencia.
Los pacientes que tienen coágulos más de una vez (coágulos recurrentes), en la mayoría
de los casos, se tratan con anticoagulantes a largo plazo. Sin embargo, esta decisión
también depende de qué fue lo que desencadenó los coágulos anteriores. Otros factores
para considerar son el riesgo de sangrar y las preferencias personales del paciente
incluyendo la resistencia del paciente a utilizar anticoagulantes (Figura 4).
De requerir anticoagulantes a largo plazo, se recomienda el seguimiento médico de
cerca para evaluar periódicamente las alternativas de tratamiento, la tolerancia al
medicamento, verificar los análisis de sangre, y conversar acerca de nuevos hallazgos
científicos que puedan afectar el plan de tratamiento.
¿Existen restricciones físicas durante o después del tratamiento de TVP o TEP?
Aunque el descanso y la recuperación son importantes después de cualquier enfermedad
o lesión, se recomienda ejercicio y actividades físicas que el paciente pueda tolerar.
Los ejercicios que empeoran los síntomas de TEV, como dolor o dificultad respiratoria,
no ayudan en la recuperación y no son recomendados. Sin embargo, si el paciente se
siente suficientemente bien como para hacer ejercicio o regresar al trabajo, generalmente
es seguro hacerlo. Es importante recordar que, aunque el ejercicio es seguro desde
la perspectiva de TVP/TEP, se deben evitar las actividades de alto riesgo que pueden
causar golpes o lesiones en el cuerpo durante el uso de anticoagulantes debido al
riesgo de sangrado. Las personas que toman un anticoagulante deben considerar llevar
una pulsera o tarjeta de alerta médica que le permita saber esta información a los
profesionales de la salud en caso de una emergencia.
En cuanto a viajar, no hay una guía clara sobre la seguridad de viajar en avión justo
después de un coágulo de sangre. Aunque es preferible no viajar en avión durante las
siguientes cuatro semanas luego de un TVP/TEP, esta recomendación no es absoluta.
Esto se debe discutir entre el paciente y su médico. Es preferible evitar masajes
de la extremidad afectada con el TVP durante las primeras semanas, debido a la posibilidad
de que se desprenda una parte del coágulo que pueda viajar a los pulmones y provoque
un TEP. Los masajes están permitidos después de cierto tiempo, pero si el paciente
está siendo tratado con anticoagulantes, se deben evitar masajes profundos que puedan
causar moretones y sangrado.
¿Cuándo mejorarán los síntomas?
Los síntomas, incluyendo la dificultad respiratoria, dolor de pecho, palpitaciones
o latidos rápidos, y dolor, enrojecimiento o hinchazón (edema) de la pierna afectada,
mejorarán gradualmente y en ocasiones por completo. El periodo con mayor riesgo de
desprendimiento de una TVP que cause un TEP es durante los primeros días. La mayoría
de las personas con TVP y TEP notan mejoría rápida luego de comenzar a tomar un anticoagulante
(entre días y semanas), con resolución completa de los síntomas a los 3 meses. En
algunos casos hay síntomas a largo plazo, mencionados a continuación.
¿Cuáles son los riesgos después de un coágulo a largo plazo?
Aunque la mayoría de los pacientes se recuperarán completamente después de un TVP/TEP,
es posible que persistan algunos síntomas a largo plazo. Se puede desarrollar el síndrome
postrombótico o el síndrome post tromboembolismo pulmonar. Si el daño a los pulmones
es severo, puede desarrollar hipertensión pulmonar crónica tromboembólica
Síndrome Postrombótico
Aproximadamente el 40% de las personas con TVP pueden tener síntomas a largo plazo
(crónicos) en la pierna afectada. El síndrome postrombótico puede ser leve y resultar
en molestias mínimas, pero para algunos pacientes puede ser severo y limitar las actividades.
Los síntomas del síndrome incluyen:
– Hinchazón o edema crónico de las piernas;
– Dolor, presión, pesadez, tensión, o fatiga de la pierna;
– Piel seca, picazón o endurecimiento de la piel;
– Pigmentación oscura en la pierna o el tobillo;
– Venas visibles;
– En casos severos, úlceras en las áreas afectadas debido al daño de la piel.
Los síntomas del síndrome postrombótico pueden mejorar con medias o calcetines de
compresión elástica graduada. Estas medias son más ajustadas al nivel de los tobillos,
y menos a nivel de las rodillas o los muslos. De esta manera, ayudan a empujar el
líquido desde la parte inferior de la pierna a la parte superior, aliviando la hinchazón
(edema) y el dolor. Están disponibles en varios niveles de compresión, medidos en
milímetros de mercurio (mm Hg) similar al manguito de presión arterial.
Consulte la hoja informativa de Terapía de Compresión
4
para más información. La terapía de compresión también puede aliviar al dolor e hinchazón
después del diagnóstico inicial de TVP.
Síndrome Post-Tromboembolismo Pulmonar
Después de un TEP, la dificultad para respirar puede persistir, aunque no hay evidencia
de hipertensión pulmonar o daño extensivo en los pulmones. Los pacientes también pueden
tener dolor de pecho intermitente, presión, o incomodidad, especialmente cuando respiren
profundamente. Estos síntomas pueden ser leves o severos, impactando la calidad de
vida. La evaluación del síndrome post embolia pulmonar es similar a la de hipertensión
pulmonar crónica tromboembólica.
Hipertensión Pulmonar Crónica Tromboembólica
Cuando los coágulos de sangre en los pulmones no se tratan o no desaparecen por completo,
pueden causar daño a los pulmones por largo plazo, aumentando la presión dentro de
los vasos sanguíneos pulmonares y causando que el corazón se esfuerce más. A esta
condición se le llama hipertensión pulmonar. El síntoma más común de hipertensión
pulmonar es dificultad para respirar con esfuerzos físicos que no mejora con el tiempo.
Si se sospecha hipertensión pulmonar, los próximos pasos incluyen un ecocardiograma,
un centellograma de ventilación/perfusión de los pulmones y/o una consulta con un
especialista en neumología (especialista en enfermedades del pulmón).
¿Es normal estar ansioso o deprimido luego de un diagnóstico de TVP o TEP?
Junto con el diagnóstico de TVP o TEP, existen muchos desafíos, tantos emocionales
como físicos. Cuando se diagnostica un TVP o TEP, el paciente puede lidiar con dolor
físico, desafíos para entender por qué ocurrió el coágulo, y dificultad para acostumbrarse
al impacto de tomar un anticoagulante todos los días. Es normal sentirse ansioso,
preocupado o con miedo luego de recibir el diagnóstico de un coágulo. Las primeras
semanas es normal que el paciente sienta ansiedad o depresión. La preocupación de
que ocurra un nuevo evento puede causar ansiedad a largo plazo. Existen grupos de
apoyo que pueden ayudar (Tabla 2). Si estos síntomas no mejoran, si se pierde interés
en las actividades que antes causaban placer, o si aumenta la tristeza o los pensamientos
negativos, el paciente se puede beneficiar de un profesional de salud mental. Los
recursos disponibles para pacientes con un diagnóstico nuevo de trombosis se encuentran
en la Tabla 2.
Tabla 2.
Recursos disponibles para pacientes diagnosticados recientemente con trombosis.
Organización y Sitio Web
Tipo de recurso
National Blood Clot Alliance
www.stoptheclot.org
Organización nacional de recursos e información para el paciente.
North American Thrombosis Forum
https://thrombosis.org/patients/
Información para pacientes
Anticoagulation Forum
https://acforum.org/web/clinics.php
Lista de clínicas de anticoagulación
Resumen
Los coágulos de sangre en las extremidades (trombosis venosa profunda) o en los pulmones
(tromboembolismo pulmonar) pueden causar complicaciones serias y potencialmente fatales.
El uso de anticoagulantes es eficaz para el tratamiento de ambos. Cuál anticoagulante
usar y por cuánto tiempo es una decisión que se basa en varios factores incluyendo
por qué se formó el coágulo, la historia medica personal y familiar y el riesgo de
sangrado. En ocasiones, los pacientes deben continuar utilizando anticoagulantes a
largo plazo para prevenir nuevos coágulos.
Reconocimiento
Agradecemos a Beatriz Cáceres, Ada Dávila-Anderson y Claudia Jackson (Universidad
de Carolina del Norte, Chapel Hill, NC) para recibir asistencia con revisando estos
materiales. Agradecemos a Beth Waldron (Universidad de Carolina del Norte, Chapel
Hill, NC) por sus contribuciones a la desarrollo de material educativo para pacientes.
Información para Pacientes con Enfermedades Vasculares” es un serie regular de Vascular
Medicine. Todos los artículos de la colección están disponibles de forma gratuita
en línea: http://journals.sagepub.com/vmjpatientpage “Información para Pacientes con
Enfermedades Vasculares” se publica por motivos educacionales solamente. No es sustituto
por consejo médico profesional.
Related collections
Most cited references5
- Record: found
- Abstract: not found
- Article: not found
Thrombophilia: clinical–practical aspects
Stephan Moll (2015)
- Record: found
- Abstract: not found
- Article: not found
Vascular Disease Patient Information Page: Compression therapy.
Natalie S Evans, Elizabeth V Ratchford (2021)